O paciente idoso tem suas peculiaridades, com características do envelhecimento associadas a apresentações atípicas de doenças, assim como quadros e síndromes mais típicos da idade avançada. Dentre as condições clínicas que mais afetam a vida do idoso, a ocorrência de quedas com lesões está entre as mais importantes, e é importante que você saiba identificar os fatores de risco que podem levar um idoso a cair, bem como ter uma noção do que fazer para prevenir esses eventos.
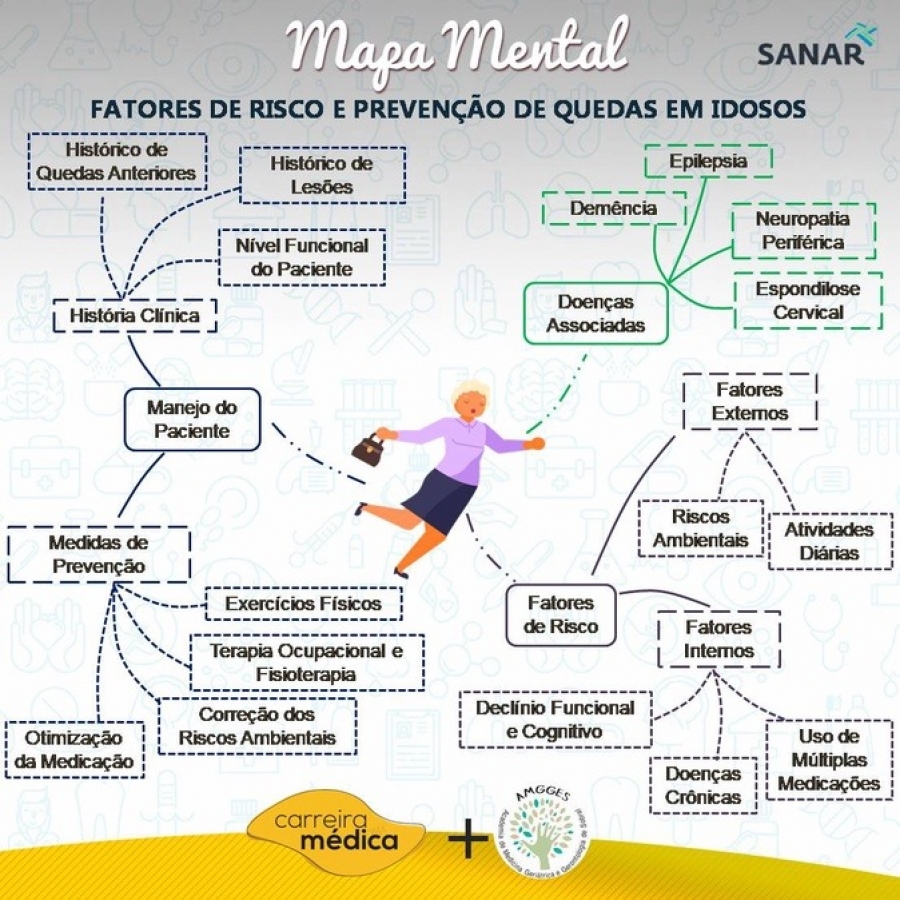
1. Fatores de Risco
É difícil identificar uma causa única que explique a maior incidência de quedas em idosos, a maioria dos estudos da área indicam que múltiplos fatores ocorrem em conjunto. Conhecer esses fatores e sua prevalência no idoso é extremamente importante para um bom manejo desse paciente. Esses fatores podem ser divididos em fatores “internos” (associados a doenças e consequências do envelhecimento) e fatores externos (como riscos ambientais).
1.1 Fatores Internos
Um dos pontos mais relevantes para discussão dentro da geriatria está na funcionalidade do indivíduo idoso, isto é, a capacidade de o mesmo realizar tarefas do seu dia a dia, desde as mais básicas como se transferir de uma cama para uma cadeira, até mais avançadas, como usar um telefone ou pagar suas contas. Justamente por isso o declínio funcional e cognitivo presente em certos idosos está altamente relacionado com altos riscos de quedas.
Idosos que por condição de doença ou outras limitações não conseguem realizar suas atividades diárias de maneira independente estão mais propensos a cair e sofrer severas lesões quando comparados a idosos com maior capacidade funcional e estado de saúde geral. É importante entender o nível de funcionalidade do idoso que você estará atendendo, pois é preciso saber se ele corre risco de cair realizando tarefas comuns do dia a dia, como se locomover dentro de casa ou alcançar objetos.
Outro elemento importante presente em muitos idosos é a alta prevalência de doenças crônicas como Hipertensão Arterial Sistêmica, Diabetes Mellitus e demências. A presença de doenças crônicas está relacionada a uma alta prevalência de quedas em idosos, por contribuir para o comprometimento de sua funcionalidade, afetar seus órgãos de sentidos e até mesmo contribuir para um prejuízo cognitivo. Desse modo, conhecer a epidemiologia dessas doenças e sua alta prevalência em idosos é extremamente importante para a abordagem desse paciente.
Em consequência da presença de muitas doenças crônicas em pacientes idosos, muitas vezes concomitantes, é muito comum que alguns idosos sejam submetidos ao uso indiscriminado de múltiplas medicações por indicações de médicos diferentes, o que também contribui para o aumento da incidência de quedas. É preciso ter uma boa compreensão da fisiologia do envelhecimento para saber que as características de farmacodinâmica e farmacocinética dos medicamentos usados por esses pacientes são diferentes dos adultos de outras faixas etárias devido a alterações fisiológicas do organismo dos idosos, como alterações no nível de gordura corporal. Esse fator contribui para alterar a biodisponibilidade de medicamentos, tornando os idosos mais susceptíveis a interações farmacológicas indesejáveis e a efeitos adversos dos fármacos. Uma atenção especial deve ser voltada para o uso de fármacos psicotrópicos, como benzodiazepínicos, hipnóticos e anticonvulsivantes, pois esses estão mais associados a eventos de quedas, embora qualquer medicamento possa aumentar esse risco por conta dos fatores já citados.
1.2 Fatores Externos
Os fatores externos a uma queda também devem ser compreendidos para saber a que riscos situacionais os idosos se submetem que podem levar a um evento de queda. Esses fatores incluem riscos ambientais, como pisos escorregadios, tapetes, escadas e outros elementos de propensão a queda, assim como as atividades diárias ao qual o idoso estava se submetendo no momento que precedeu a queda e os movimentos que levaram um idoso a cair, como se levantar, virar de um lado para o outro rapidamente, esticar-se para alcançar objetos e outros. É extremamente importante conhecer esses elementos para se pensar numa melhor maneira de prevenir a ocorrência de novas quedas.
2. Doenças Associadas
Como supracitado, a ocorrência de múltiplas doenças em pacientes idosos é um elemento crucial para ocorrência de quedas e existem doenças específicas que costumam estar mais associadas a um maior risco de o paciente cair. Saber identificar quais são as doenças que mais propiciam ao risco de quedas é algo que você precisa saber para ter em mente quais pacientes necessitam de uma possível intervenção para preveni-las, mesmo que ele não o procure por esse motivo.
As demências em geral são doenças que cursam com comprometimento progressivo das funções cognitivas do paciente, comprometendo severamente sua capacidade de julgamento de raciocínio e o deixando mais propenso a cair. Já a doença de Parkinson também está relacionada a um aumento da incidência de quedas, por conta da sua história natural que evolui com grave comprometimento da marcha dos pacientes, contribuindo para eventuais quedas em decorrência dessas dificuldades.
Outras doenças que aumentam o risco de quedas são as neuropatias periféricas e outros déficits motores e sensoriais que podem propiciar um evento de queda, assim como a epilepsia, que tem prevalência aumentada com a idade, que pode gerar quadros agudos de perda de consciência. A espondilose cervical, que cursa com degeneração dos ossos do pescoço e compressão dos discos vertebrais, também pode causar alterações sensoriais que aumentam o risco do idoso cair.
3. Manejo do Paciente
Para saber como melhor abordar o paciente idoso que sofreu uma queda ou está em situação de risco é preciso saber que o elemento mais importante da sua avaliação será a história clínica, e que ela o ajudara a identificar os riscos desse paciente irá servir como base para medidas de prevenção. Mesmo em contextos mais urgentes, como em uma admissão em serviço de emergência, é preciso ter em mente que além do manejo e abordagem das eventuais lesões que levaram o paciente a procurar o serviço também é necessário fazer uma abordagem completa do seu passado clínico. Isso contribui para que se possa interpretar a sua história anterior à queda, assim como entender os riscos desse paciente sofrer novos eventos. É extremamente importante que você médico, outro profissional da saúde ou estudante de medicina, saiba reconhecer esses elementos. Idosos que sofrem um evento de queda possuem um risco muito elevado de cair novamente, assim como um risco maior de desenvolver complicações, como medo de novas quedas, lesões potencialmente fatais e até mesmo o óbito.
3.1 História Clínica
Um elemento muito importante na construção da história clínica de qualquer paciente idoso é saber se ele possui histórico de queda recente, mais especificamente, histórico de queda no último ano anterior a consulta. Fazer essa pergunta é importante, pois quedas possuem uma alta taxa de recorrência, e o fato do seu paciente já ter caído antes é um forte sinal de alerta, que ressalta a necessidade de que ele seja abordado de maneira mais completa e conduzido para medidas de prevenção. Da mesma maneira, é importante que seja investigado o histórico de lesões desse paciente, em específico uma atenção especial para fraturas ósseas, visto que essa é a lesão mais prevalente em idosos que caem. Pacientes com histórico de fratura tem uma tendência de cair novamente e se envolver em eventos de queda potencialmente mais graves.
Outro ponto crucial na sua avaliação do paciente deve ser observar todos os possíveis elementos que comprometem sua funcionalidade no seu dia a dia. Procure observar se o paciente possui alguma deformidade física nos pés, se ele possui alguma doença crônica que limite sua mobilidade, esteja atento a sua marcha e pergunte por eventos, como síncopes, quedas anteriores e internações, esteja especialmente atento ao uso de múltiplas medicações e procure avaliar se o seu paciente consegue realizar suas atividades cotidianas. A dificuldade de execução de tarefas simples, como deambular pela própria casa é outro sinal de alerta importante na história clínica desse paciente.
3.2 Medidas de Prevenção
Já existe embasamento científico que comprova a eficácia da prática de exercícios físicos na terceira idade, mesmo para aqueles que possuem quadro de fraqueza física e fragilidade. A prática regular de exercícios físicos direcionados para os idosos ajuda a fortalecer sua musculatura e a prevenir o risco de novas quedas, assim como diminui as chances de ocorrerem lesões mais graves caso o idoso passe por um evento de queda. É importante frisar que a abordagem do paciente idoso que cai, ou está com risco de queda, deve ser multiprofissional, de forma que modalidades como a fisioterapia ou a terapia ocupacional também se mostraram benéficas na prevenção de quedas em pacientes idosos.
A correção dos riscos ambientais, quando possível, possui resultados benéficos para os idosos em risco. A instalação de elementos, como barras de apoio e piso antiderrapante ajuda a corrigir esses riscos ambientais e favorece a movimentação do idoso em seu ambiente domiciliar.
Outra intervenção extremamente importante é a otimização dos medicamentos do seu paciente. Como já foi explicado, muitos idosos possuem múltiplas patologias e muitas vezes estão em uso de muitas medicações simultaneamente, gerando um quadro de “polifarmácia” que aumenta o risco de queda desses pacientes. Uma maneira eficaz de intervir positivamente nesses casos é otimizar a receita do seu paciente, realizando ajustes de doses inadequadas de medicamentos, em especial fármacos psicotrópicos, sendo também necessário estar atento para possíveis interações medicamentosas indesejadas.
Fonte: https://www.sanarmed.com/